16 Sep TRATAMIENTO DE LA GONARTROSIS. ARTROSIS DE RODILLA
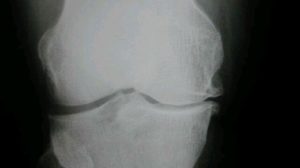
Hola a tod@s. Mi intención era exponer los diversos tratamientos para la artrosis de rodilla (figura 1), enfocado a los pacientes de mediana edad (de 40 a 60 años), pero he pensado mejor hacer dos entregas, siendo la primera para exponer en líneas generales la enfermedad artrosica: epidemiología, factores de riesgo y tratamiento médico, dejando para una segunda entrega el variado tratamiento quirúrgico, desde el desbridamiento artroscópico hasta las prótesis de rodilla.
INTRODUCCION
El tratamiento de la Gonartrosis, (http://etimologias.dechile.net/?gonartrosis)o artrosis de la rodilla en el paciente activo de mediana edad, sigue siendo un desafío para los Cirujanos Ortopédicos.
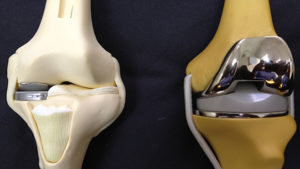
La mayoría de estos pacientes son muy jóvenes y activos para poder ser candidatos a una prótesis de rodilla (figura 2), lo que nos lleva a la necesidad de valorar otros tratamientos.
EPIDEMIOLOGIA
La artrosis es la enfermedad articular más frecuente y es una de las causas principales de discapacidad en los ancianos. Aproximadamente el 20% de la población general que padece artrosis, refiere limitaciones funcionales.
Más del 70% de las personas mayores de 50 años, presentan signos radiológicos degenerativos en alguna localización, aunque no siempre son sintomáticos. En personas de más de 60 años, el 20% padecen síntomas del aparato locomotor, y cuando superan los 80 años, los síntomas aparecen en un 80%.
Numerosos estudios han intentado estimar la frecuencia de la enfermedad, pero las cifras de prevalencia e incidencia varían según el criterio utilizado para el diagnóstico; la mejor valoración diagnostica la realizamos cuando combinamos los criterios clínicos con los radiológicos. Más del 50% de las personas con gonartrosis definida radiológicamente no refieren dolor articular, y las personas con artrosis definida clínicamente con frecuencia no presentan anomalías radiológicas.
La prevalencia de artrosis aumenta con la edad y afecta sobre todo a la mujer.
Podemos afirmar que los costes sociales y económicos de la artrosis son considerables.
DEFINICION
La definición de artrosis se consensuó en 1994, en el congreso de la Academia Americana de Cirujanos Ortopédicos (American Academy of Orthopaedic Surgeons) y los Institutos Nacionales de Salud (National Institutes of Health) y resumiendo se le define como el resultado de eventos mecánicos y biológicos que desestabilizan el proceso de creación y destrucción de los condrocitos, de la matriz extracelular y el hueso subcondral, y llevan al reblandecimiento, fibrilación, ulceración, perdida de cartílago articular, esclerosis y osificación del hueso subcondral, osteofitos y quistes subcondrales, provocando dolor, inflamación, crepitación, perdida del rango de movilidad y de función articular.
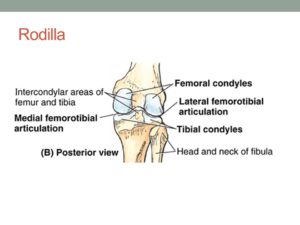
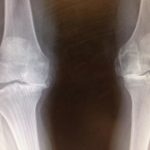
La mayoría de las veces, la artrosis en las articulaciones periféricas aparece en la articulación de la rodilla, y en esta puede afectar a uno o más de los tres compartimentos de la rodilla: femorotibial interno, femorotibial externo y femoropatelar (figura 3).
La movilidad global de las articulaciones afectadas, se ve limitada, y es en la gonartrosis donde se limita más para caminar, subir escaleras o realizar otras actividades cotidianas.
CLASIFICACION
El Colegio Americano de Reumatología (American College of Rheumatology) en 1983, clasificó la artrosis en dos grupos: primaria o idiopática y secundaria.
a) Idiopática:
1.-Localizada (manos, pies, rodilla, cadera y columna)
2.-Generalizada
b) Secundaria:
1.-Postraumática 4.- Otras enfermedades osteoarticulares
2.-Trastornos del desarrollo o enfermedades congénitas 5.- Enfermedades endocrinas
3.- Enfermedades por deposito de microcristales 6.-Enfermedades metabólicas
CRITERIOS DIAGNOSTICOS
Igualmente la American College of Rheumatology ha elaborado unos criterios diagnósticos para la gonartrosis usando datos clínicos, clínicos / radiológicos y clínicos / analíticos:
1) Datos clínicos: Presencia de dolor en rodilla y como mínimo uno de los siguientes criterios.
A) Edad mayor de 50 años D) Dolor óseo con la palpación
B) Rigidez menor de 30 minutos E) Hipertrofia ósea
C) Crepitación F) Ausencia de calor palpable
2) Datos clínicos y radiológicos: Presencia de dolor en rodilla y como mínimo uno de los siguientes criterios.
A) Edad mayor de 50 años
B) Rigidez menor de 30 minutos
C) Crepitación más osteofitos
3) Datos clínicos y analíticos: Presencia de dolor en rodilla y como mínimo cinco de los siguientes criterios.
A) Edad mayor de 50 años
B) Rigidez menor de 30 minutos E) Hipertrofia ósea
C) Crepitación F) Ausencia de calor palpable
D) Dolor óseo con la palpación G) VS inferior de 40; FR menor 1:40
H) Liquido sinovial transparente, viscoso o con cifras de leucocitos menor 2000/mm3 (signos de artrosis en el líquido sinovial).
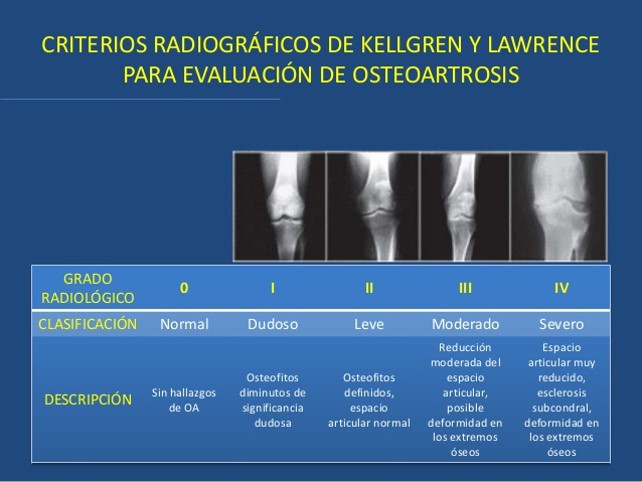
CRITERIOS RADIOGRAFICOS
Son los criterios en que nos basamos para realizar la clasificacion radiográfica de la artrosis de rodilla (Figura 4).
FACTORES DE RIESGO
Suelen clasificarse en factores generales, que influyen en la sensibilidad a la enfermedad, y factores locales, que afectan a la distribución de la carga a través de la articulación de la rodilla.
A) Factores generales:
1.- Factores genéticos
Desempeñan una función muy importante en la etiología de la artrosis generalizada. La transmisión hereditaria es mayor entre las mujeres que entre los varones
2.- Factores alimentarios
Esta aceptado que la presencia de radicales libres de oxigeno está relacionada con lesión hística en varias enfermedades asociadas a la edad. Es posible que los antioxidantes como las vitaminas A, C y E protejan contra estas lesiones; las concentraciones elevadas de vitamina C también se asociaron a un menor riesgo de sufrir dolor de rodilla.
Aunque ni el aporte de vitamina D ni las concentraciones séricas de 25-hidroxivitamina D, están relacionados con la incidencia de la gonartrosis, las concentraciones elevadas poseen un efecto protector contra la evolución de la enfermedad.
3.- Densidad mineral ósea
Las personas afectas de gonartrosis o artrosis de cadera suelen tener una densidad mineral ósea (DMO) de un 5 a un 10% más altas que las personas sin artrosis. Cada vez hay más indicios de la existencia de una relación entre la patogenia de la artrosis y el metabolismo óseo.
4.- Hipoestrogenismo
La incidencia de la gonartrosis en las mujeres aumenta bruscamente después de la menopausia, lo que indica que el Hipoestrogenismo puede ser un factor etiológico
5.- Tabaquismo
Dos estudios longitudinales muy importantes del efecto del tabaquismo en el desarrollo de la gonartrosis han proporcionado resultados contradictorios. Uno establece que fumar cigarrillos reduce el riesgo de gonartrosis y otro no detecta ninguna relación entre tabaquismo e incidencia de la enfermedad artrosica.
B) Factores locales:
1.- Obesidad
Factor de riesgo importante para la gonartrosis, y es mayor en mujeres que en hombres. Cualquier aumento del peso corporal, incrementa la carga a través de la articulación de la rodilla que soporta peso con una fuerza de tres a siete veces mayor que el incremento de peso.
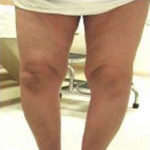
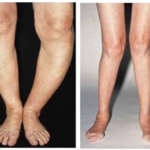
Las rodillas en varo (figura 5) se sobrecargan especialmente con el exceso de peso corporal, lo que se traduce e en una artrosis femorotibial interno o medial más grave (figura 6)
2.- Actividad física
No existen indicios de que la actividad física leve o moderada aumente el riesgo de desarrollar una gonartrosis.
La práctica de deportes de contacto de mucha intensidad si esta relacionada con el desarrollo de la gonartrosis en los deportistas de elite; así, las corredoras y las tenistas tienen una probabilidad tres veces mayor de padecer una artrosis femorotibial y femoropatelar, que en personas de la misma edad no practicantes (figura 7).
3.- Actividad laboral
Los varones que exigen el uso excesivo y repetitivo de la articulación de la rodilla, como son carpinteros, instaladores, mineros, pintores, estibadores, presentan un mayor riesgo de padecer gonartrosis (figura 8).
Los factores de riesgo en este caso son parecidos en los varones y en las mujeres.
4.- Lesion
La lesión de rodilla es un factor pronóstico de desarrollo de gonartrosis. Tanto la insuficiencia del LCA como la rotura meniscal, están fuertemente asociadas a alteraciones artrosicas precoces.
Aunque no está claro el efecto benefactor de la reconstrucción del LCA para retrasar la aparición de artrosis, hay estudios que indican que la reconstrucción del LCA y conservación del menisco, proporciona mayor protección de la articulación en un tiempo de seguimiento de 7 años.
5.- Entorno mecánico de la articulación
Las características de la articulación de la rodilla, alineación, propiocepción, laxitud ligamentosa, pueden influir en el desarrollo de la artrosis.
La alineación en varo está asociada a una artrosis medial progresiva y la alineación en valgo a una artrosis lateral (figura 9).
La propiocepción, que ayuda a establecer y mantener la estabilidad articular, es menor en las personas con gonartrosis unilateral, tanto en las rodillas afectadas como las no afectadas.
La laxitud en varo – valgo aumenta con la edad y es mayor en mujeres que en hombres, y parece ser que en el desarrollo de la gonartrosis puede ir precedido de un aumento de la laxitud.
6.- Fuerza muscular
La pérdida de fuerza muscular en las extremidades inferiores, está asociada a trastornos articulares y discapacidad, y en muchas personas con gonartrosis tiene atonía del cuádriceps. La atonía es un factor de riesgo para el desarrollo de la gonartrosis.
OTROS FACTORES DE RIESGO:
1.-Factores de riesgo para la evolución de la gonartrosis
La obesidad y la gonartrosis contralateral son los factores pronostico más potentes; el bajo aporte alimentario de vitaminas C y D también pueden desempeñar una función importante.
Las personas con alineación en varo tienen un riesgo tres veces mayor de evolución en el compartimento medial, que las personas con alineación neutra o en valgo leve; la alineación en valgo supone un riesgo tres veces mayor de evolución en el compartimento lateral.
La cuantificación del estrechamiento del espacio articular es el método recomendado para controlar la evolución de la enfermedad. Es un método más sensible a las variaciones que el sistema de clasificación de Kellgren y Lawrence (figura 4).
El estrechamiento del espacio articular se clasifica en una escala de 4 puntos: 0=inexistente; 1=posible; 2=confirmado; 3=grave.
2.-Factores de riesgo para el dolor
La mayoría de las personas que presentan signos radiológicos de gonartrosis no refieren dolor la mayor parte de los días del mes; a medida que aumenta la gravedad radiológica, también aumenta el riesgo de referir dolor
3.-Factores de riesgo para la discapacidad
El dolor es un determinante importante de la perdida de función física en las personas que padecen gonartrosis. Las dificultades para deambular y trasladarse son de dos a tres veces más frecuentes entre los varones y las mujeres con artrosis sintomática que entre los que están asintomáticos.
La discapacidad atribuida a la gonartrosis es mayor que la originada por cualquier otra afección medica en los ancianos.
4.-Factores de riesgo para la evolución a artroplastia de rodilla
Cuando el tratamiento médico no consigue aliviar los síntomas de artrosis grave, puede plantearse una artroplastia. Los pacientes aptos para una artroplastia de rodilla deben tener un estrechamiento del espacio articular grave, en escala 3.
Se ha demostrado que solo del 8 al 15 % de los pacientes en que se ha demostrado la necesidad de una artroplastia, basándonos en los síntomas e indicios radiológicos, están dispuestos a someterse a la intervención.
TRATAMIENTO MEDICO
Podemos dividirlo en medidas no farmacológicas, moderadamente eficaces, y medidas farmacológicas.
Medidas no farmacológicas
a) Pérdida de peso
b) Mejora de la condición física del paciente: caminar por terreno llano, fortalecer musculatura de alrededor de la rodilla
c) Uso de muletas o bastones: en la mano contralateral, para rebajar peso en la articulación
d) Calor seco local
e) Fisioterapia
Medidas farmacológicas
El tratamiento de la artrosis hay que individualizarlo, atendiendo a la localización de la enfermedad, a la intensidad de la sintomatología y a su estado evolutivo.
1.- Fármacos modificadores de los síntomas
a) Paracetamol
b) Antiinflamatorios (AINE): tienen propiedades analgésicas y antiinflamatorias, pero con posibles efectos secundarios muy amplios. El mayor riesgo lo tienen los pacientes mayores de 60 años, con antecedentes de ulcera gástrica u otras enfermedades gastrointestinales, hepatopatías, nefropatías, cardiopatías, hipertensión arterial y la administración concomitante con glucocorticoesteroides y / o anticoagulantes.
c) Opioides menores y mayores: los menores son el Tramadol y la Codeína; a tener en consideración para pacientes con contraindicación para utilizar AINE.
Entre los opioides mayores, los parches de buprenorfina y Fentanilo transdérmico; la Oxicodona, Hidromorfona y Tapentadol por vía oral. Indicados en el dolor intenso. Tienen posible efectos adversos como nauseas, estreñimiento, mareos, por lo que se deben asociar tratamiento profiláctico (remito al apartado de tratamiento en Dolor Cervical).
d) Relajantes musculares: para disminuir la contractura muscular.
2.- Fármacos modificadores de la estructura: Sulfato de glucosamina y condroitín sulfato
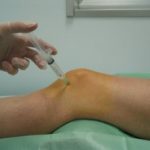
3.- Tratamientos locales (intraarticulares) (figura 10)
a) Corticoides intraarticulares
b) Viscosuplementación
c) Lavado articular
4.- Otros tratamientos
Para la restauración de la superficie articular a través de la formación de un nuevo tejido estructural, bioquímica y funcionalmente indiferenciable del cartílago hialino normal.
a) Factores de crecimiento.( https://es.wikipedia.org/wiki/Plasma_rico_en_plaquetas)
b) Ingeniería hística.
c) Terapia genética. (https://es.wikipedia.org/wiki/Terapia_génica)
Rafael Entrenas Aumente
Médico Especialista en Traumatología y Cirugía Ortopédica
Presidente del Instituto Cordobés de Estudios Médicos y Humanidades