04 Ago PIE PLANO ADQUIRIDO DEL ADULTO: SU TRATAMIENTO
Hola tod@s. Hoy voy a exponer una patología del pie cuyo síntoma inicial es el dolor medial en territorio del tendón del tibial posterior, y cuando este tendón deja de funcional aparece la deformidad en el pie y tobillo y conforme se aplana el arco plantar el dolor se hace mas intenso en la parte medial del pie. Es lo que llamamos pie plano adquirido del adulto.
Introducción
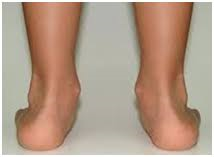
Se trata de un aplanamiento progresivo del arco del pie, que previamente era normal. La causa principal es por insuficiencia o pérdida progresiva de la función del tendón del tibial posterior, uno de los tendones más importantes en la biomecánica del pie. Morfológicamente destaca el retropié en valgo y el colapso del arco medial. La deformidad es en un principio reductible y pasa posteriormente a fija (figura 1).
La variabilidad entre unos cirujanos y otros en cuanto al tratamiento del pie plano adquirido del adulto (PPAA) es considerable, especialmente cuando la deformidad está en la etapa o estadío II.
Aunque está demostrado que en el estadío IIA de la lesión, el tratamiento quirúrgico con osteotomía de calcáneo y transferencia tendinosa, suele proporcionar buenos resultados.
En la etapa o estadío III requiere fusión del retropié que afecta, la mayor parte de las veces, a la articulación astrágalo escafoidea.
En todas las etapas es beneficioso conseguir la alineación adecuada y mantener la máxima flexibilidad posible.
Anatomía
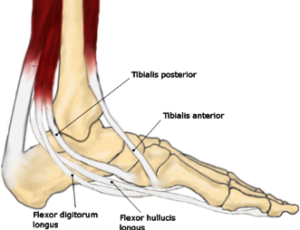
El musculo tibial posterior contribuye al mantenimiento de la bóveda plantar, tanto por su acción muscular como por acción de ligamento con sus expansiones plantares.
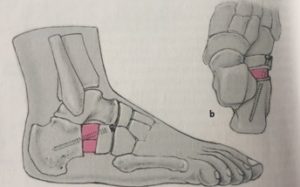
Su origen es en la cara posterior de la tibia, membrana interósea y cara interna del peroné; su tendón pasa detrás del maléolo tibial y se inserta en el hueso navicular dando expansiones a metatarsianos y cuñas (figura 2).
En su inserción se divide en tres fascículos:
➡Anterior: se inserta en el tubérculo del escafoides y tiene una función dinámica de soporte del arco interno.
➡Medio: su inserción se entremezcla con la proveniente del peroneo lateral largo y contribuye al soporte pasivo de la bóveda.
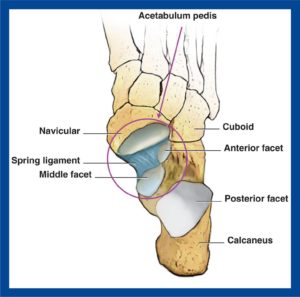
➡Posterior: se entremezcla con las fibras de los ligamentos astrágalo escafoideo plantar y calcáneo escafoideo por debajo (Spring ligament), y contribuye a formar parte del “acetabulum pedís” (figura 3).
Los cambios patológicos en un PPAA se desarrollan fundamentalmente en el tendón del tibial posterior, y secundariamente en el ligamento en hamaca (spring ligament) y ligamento deltoideo.
Clasificaciones
Las diferentes clasificaciones del PPAA por etapas, se basa en la deformidad, describiéndose varias etapas y estas a su vez en varios subgrupos.
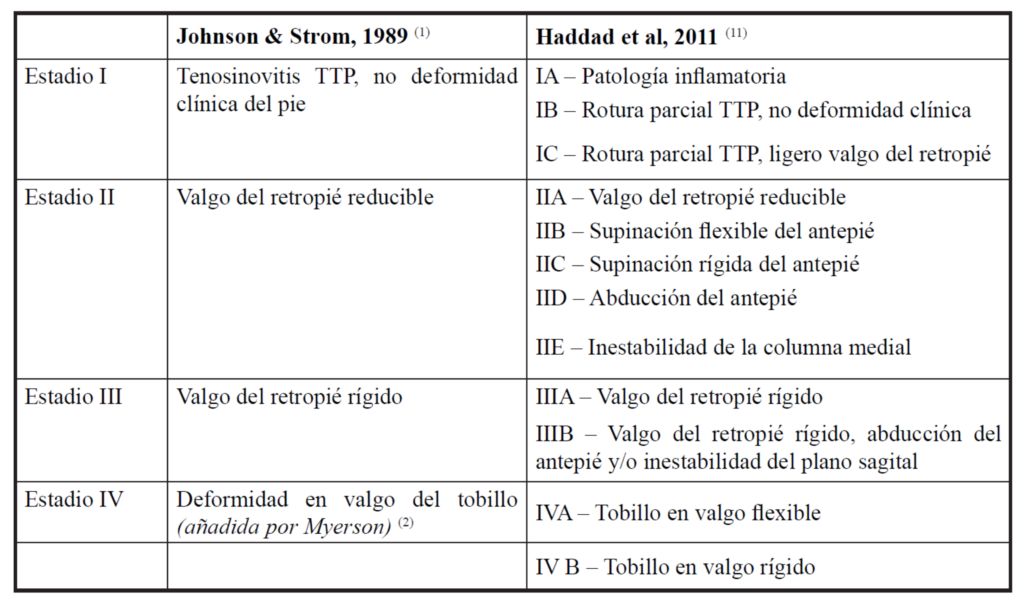
Johnson y Strom en 1989 introduce una clasificación que correlaciona los datos clínicos con los radiológicos para que sirva como guía para la intervención quirúrgica (figura 4).
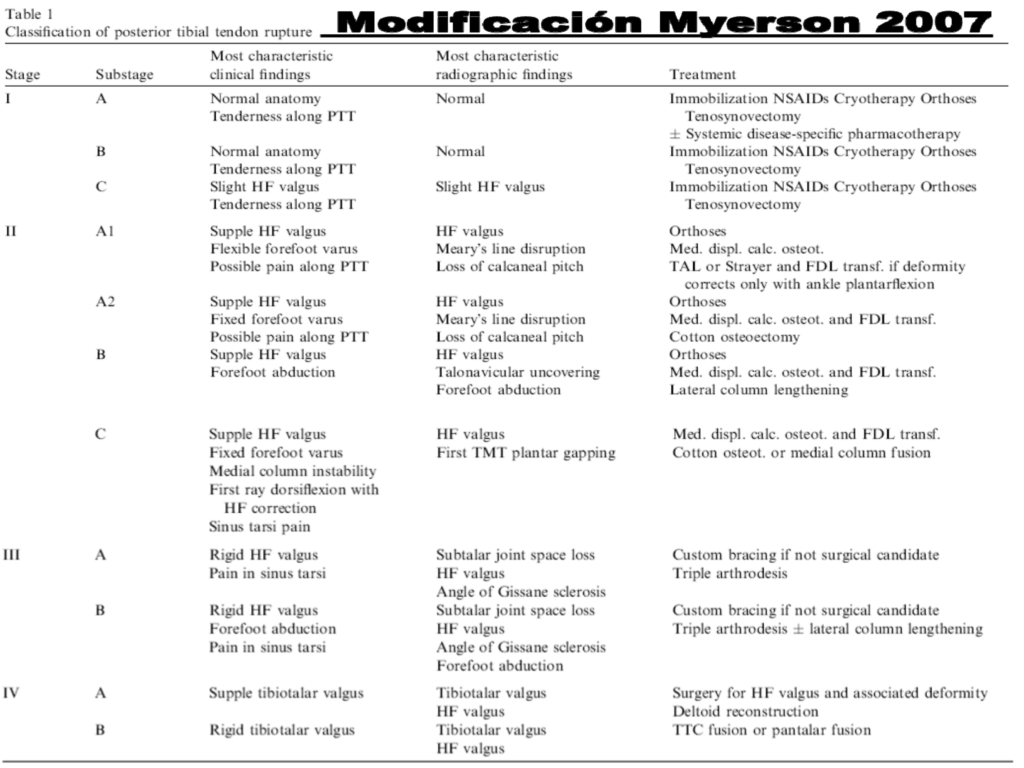
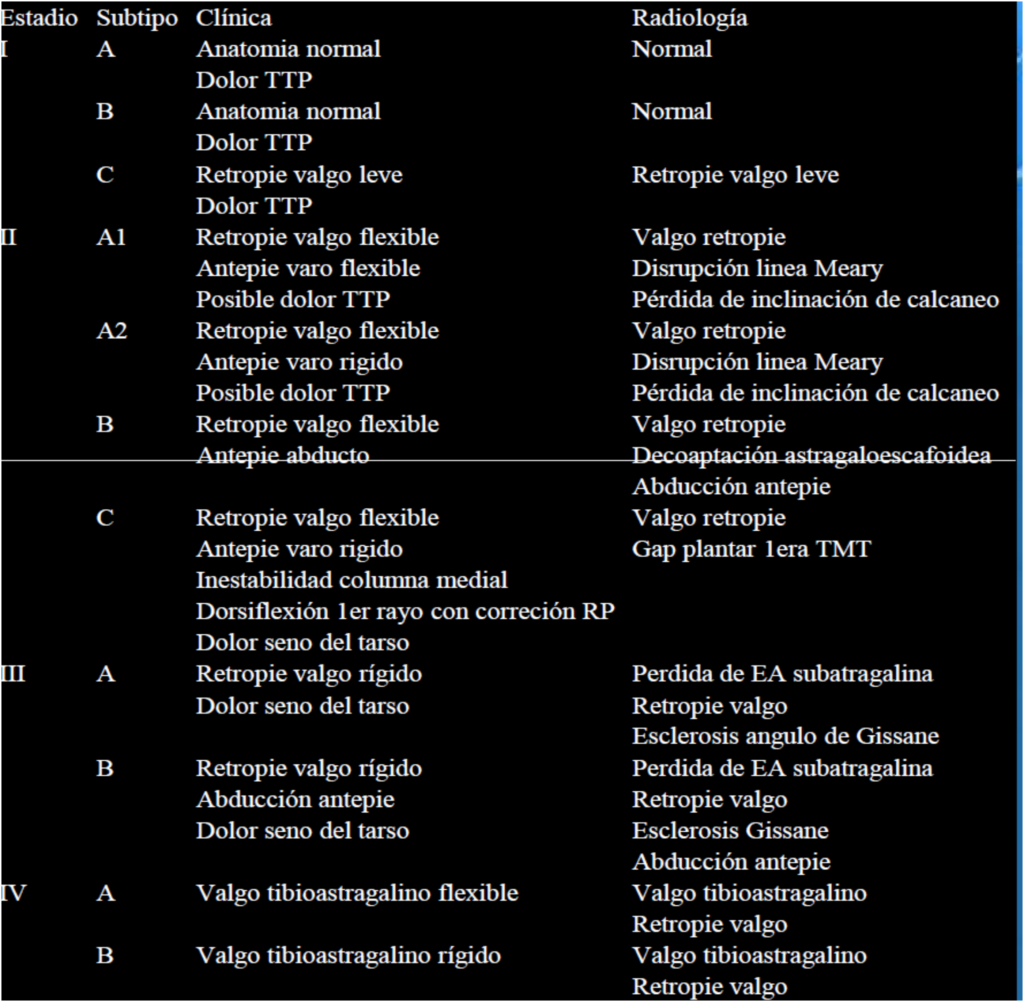
Myerson modifica la clasificación, añadiendo etapa (cuatro etapas), subgrupos, la articulación de tobillo y un algoritmo de tratamiento (figura 5)
Más recientemente Haddad publica una clasificación con cinco subgrupos en la etapa II (figura 6).
Tratamiento
La planificación preoperatoria cambiara según la etapa que vayamos a tratar, aunque siempre deberíamos comenzar el tratamiento lo más precoz posible para no llegar a deformidades más severas.
1.- Tratamiento conservador
Como primera medida es comenzar con este tratamiento, ya que aliviaríamos los síntomas, aunque no hay estudios que nos digan que este tratamiento prevenga la progresión de la deformidad.
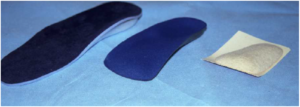
En estudios a corto plazo se ha comprobado un porcentaje alto de satisfacción en el retropié con ortesis que mantenga el talón y la subastragalina en posición neutra (figura 7).
Podemos asociar la Fisioterapia una vez que disminuya el dolor y la inflamación inicial; la Fisioterapia consiste en programas de estiramiento del tendón de Aquiles, inversión y fortalecimiento del flexor de los dedos, junto a ejercicios de propiocepción.
El tratamiento conservador está indicado, independientemente del estadío lesional, en pacientes ancianos, de vida sedentaria y con alto riesgo quirúrgico.
2.- Tratamiento quirúrgico
Dependerá del estadío en que se encuentre la lesión (figura 8). En el estadío I siempre se comienza con tratamiento conservador (inmovilización, crioterapia, ortesis); podemos realizar una tenosinovectomia, reparación del tendón o transferencia, dependiendo del estado del tendón; la osteotomía de medialización del calcáneo es controvertida en esta etapa.
En el estadío II podemos realizar varias técnicas, solas o combinadas, dependiendo del subgrupo de esta etapa (figura 8). Las opciones terapéuticas que tenemos van a depender del subgrupo a tratar:
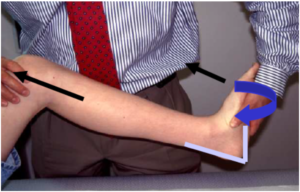
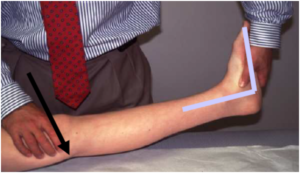
a) Alargamiento Aquiles o liberación medial del gastrocnemio: se realiza en el subgrupo A1, pudiendo realizarlo en cualquier estadío según demanda. A medida que progresa la deformidad el tendón de Aquiles se lateraliza convirtiéndose en una fuerza que agrava la deformidad en valgo. Con el test de Silfverskiöld (figura 9)
podremos determinar si el responsable de la contractura son los gastrocnemios, en este caso realizaremos una liberación de la fascia del gastrocnemio medial en su inserción proximal, o de todo el tríceps sural, y aquí realizaremos alargamiento de Aquiles.
b) Reconstrucción del spring ligament o ligamento en hamaca: se realiza en el subgrupo A1, A2 y B. Es una actuación controvertida.
c) Tenoplastia o transferencia tendinosa del flexor digitorum longus (FDL): en los subgrupos A1, A2 y B. Su misión es oponerse a las fuerzas deformantes del peroneo lateral corto.
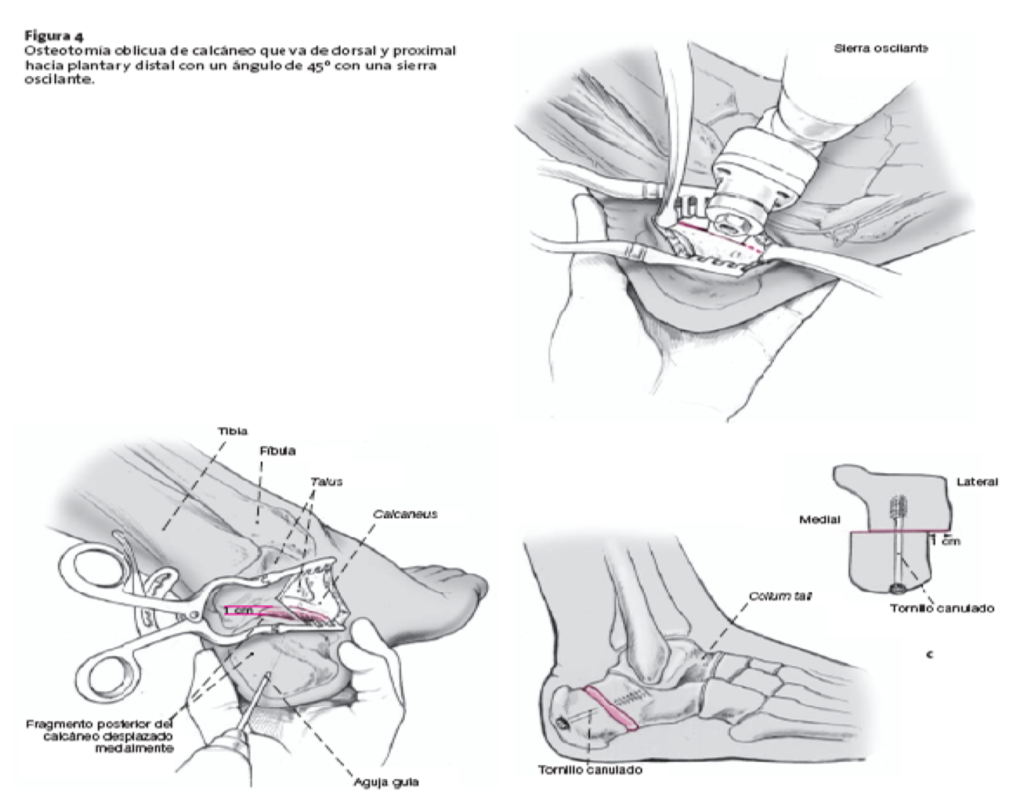
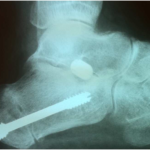
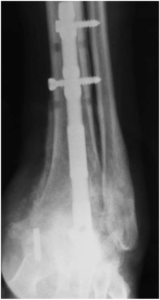
d) Osteotomía de calcáneo: descrita por Koutsogiannis en 1971 (figura 10). Se puede realizar en los subgrupos A1, A2, B y C. Con ella mejoramos el alineamiento osteoarticular, la altura del arco longitudinal plantar y el balance musculo tendinoso, además de disminuir el estrés capsulo ligamentoso.
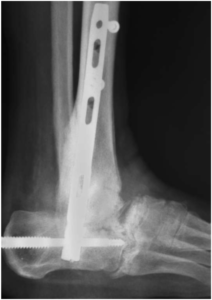
e) Artrorrisis subastragalina: se realiza en el subgrupo A1. Es cuando introducimos una endortesis en el seno del tarso y debajo del cuello del astrágalo (figura 11). Con ello bloqueamos la pronación y subluxación de la cabeza del astrágalo. Se le puede asociar una osteotomía de calcáneo si la deformidad en valgo es acentuada.
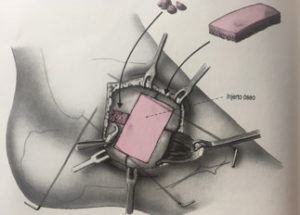
- f) Alargamiento de la columna externa del pie: en el subgrupo B. Corrige la articulación astrágalo escafoidea y eleva el arco plantar (figura 12). Descrita por Evans en 1959, realizándola en la apófisis anterior del calcáneo. Cuando existe una artrosis calcáneo cuboidea se puede hacer una artrodesis, aunque hay una gran incidencia de pseudoartrosis.
g) Osteotomía de Cotton: osteotomía cuneiforme de apertura dorso medial (figura 13). Es para plantarizar el primer metatarsiano y así restituir el apoyo plantígrado. Mejora la inclinación del primer metatarsiano y evita una sobrecarga de la columna externa; la articulación metatarsofalángica debe ser estable. En subgrupos A2 y C.
h) Procedimientos en la columna medial del pie: artrodesis de las articulaciones patológicas en la columna medial, y se realiza cuando la deformidad del antepie supinado es rígido (figura 14) o esta asociad a una degeneración moderada o grave de las articulaciones (figura 15). En el subgrupo C.
En el estadío III, cuando existe ya un valgo de retropié rígido y una abducción rígida del antepie, podemos realizar:
a) Artrodesis: necesaria para corregir la deformidad y estabilizar el pie. Aconsejable realizar la triple artrodesis (astrágalo escafoidea, subastragalina y calcáneo cuboidea) para conseguir una adecuada corrección (figuras 16).
Figuras 16
b) Alargamiento columna lateral: ya comentada; en abducción severa, se realiza una artrodesis calcáneo cuboidea alargando la columna.
c) Otras técnicas según demanda: según vayamos viendo en la corrección del pie, podemos realizar alargamiento Aquiles / gastrocnemio, osteotomía de calcáneo, osteotomía cuneiforme (Cotton), artrodesis metatarsotarsiana.
El estadío IV es cuando existe una rotura total del tendón del tibial posterior, insuficiencia del ligamento deltoideo y una valgo del tobillo. Diferenciamos dos subgrupos: A (cuando el tobillo está en valgo flexible y no artrosis tibio astragalina) y B (con tobillo valgo rígido y artrosis tibio astragalina) (figura 8).
Y al igual que en las otras etapas de la deformidad, podemos realizar las siguientes técnicas:
a) Osteotomías ya mencionadas en los otros estadíos: de calcáneo, alargamiento columna lateral, de Cotton e incluso artrodesis tarso metatarsiana. En el subgrupo A.
b) Reconstrucción del ligamento deltoideo: en una pequeña serie clinica, se ha visto que la reconstrucción del ligamento deltoideo con injerto tendinoso y la corrección simultanea de la deformidad del pie, se corregía la inclinación del astrágalo en el tobillo. En subgrupo A.
c) Triple artrodesis: astrágalo escafoidea, subastragalina y calcáneo cuboidea (figuras 16). En el subgrupo B
d) Panartrodesis: se asocia una artrodesis de tobillo, cuando existe una artrosis severa de tobillo (figura 17). Igualmente en el subgrupo B
Figura 17
Rafael Entrenas Aumente
Médico Especialista en Traumatología y Cirugía Ortopédica
Presidente del Instituto Cordobés de Estudios Médicos y Humanidades